はじめに
心血管疾患は、主要な死因の一つであり、日本においても死亡率の上位を占める疾患群である[1]。特に虚血性心疾患や脳血管疾患は加齢とともに有病率が上昇し、生活の質(QOL)や医療経済にも大きな影響を与えている。近年、心血管疾患は「生活習慣病」の一環として認識されており、発症予防のためには、個人の日常生活における行動修正が不可欠である[2]。
本コラムでは、最新の疫学的知見や病態生理に基づき、心血管疾患の発症機序とリスク因子、ならびに予防的介入のエビデンスを検証しつつ、臨床的・社会的な対策のあり方を検討する。
心血管疾患の分類と発症メカニズム
主な疾患群
心血管疾患には、虚血性心疾患(狭心症、心筋梗塞)、大動脈瘤、内頚動脈狭窄症、閉塞性動脈硬化症などが含まれる。これらはいずれも動脈硬化に起因する血管病変を基盤とし、全身の臓器に影響を及ぼす。今回は虚血性心疾患を中心に生活習慣との関わりについて説明する。
虚血性心疾患とは?(図1)
虚血性心疾患とは心臓を栄養する冠動脈という3本の動脈が強く狭窄したり、閉塞したりして起こる疾患である。狭心症は主に運動などの労作や強いストレスなどにより狭心痛と呼ばれる胸痛発作が出現するが、労作やストレスが軽減することで症状も回復する。一方、心筋梗塞では血管が閉塞して心筋への血液供給が途絶えるため、その血管で栄養している心筋の一部が壊死してしまう。狭心症の場合には薬物療法や狭窄した血管にステントと呼ばれる狭窄を無理やりこじ開けて網の形をした金属で広げることで良好な開通を得る方法が行われる。一方、心筋梗塞では緊急入院して心臓カテーテルにより早急にステントを入れてこじ開けることで、血液供給が回復して最小限の梗塞範囲にとどめることができる。

画像で見る動脈硬化所見(図2)
60歳男性の標準的な冠動脈所見と狭心症のある70歳男性の冠動脈を示した。狭心症患者さんは一般に血管の蛇行や石灰沈着、内腔の狭小化が認められ、時に細い末梢血管が閉塞していることもある。若い人で心筋梗塞を起こす患者さんでは脂質のプラークが主に描出され、石灰化があまり見られないことが多い。

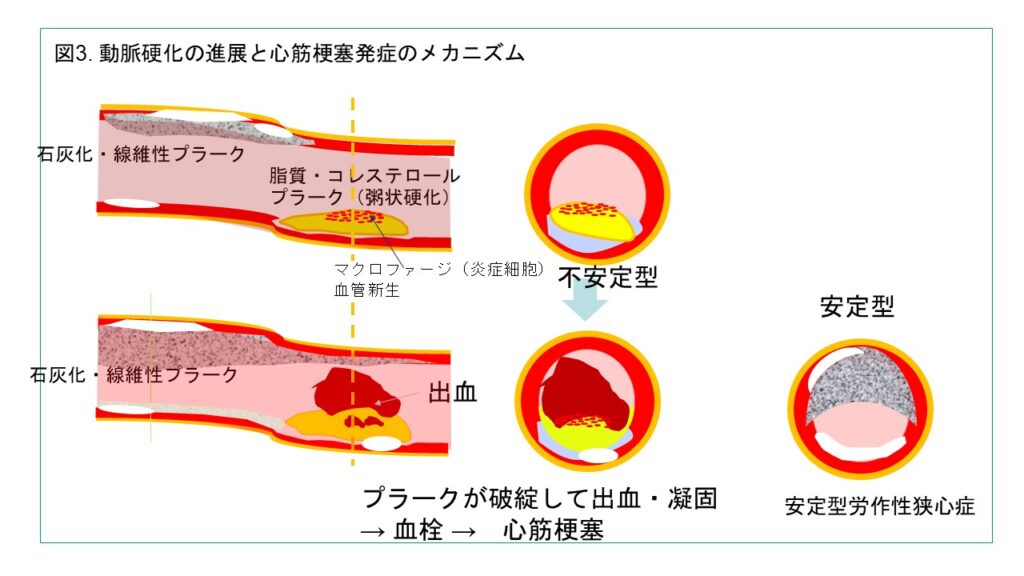
動脈硬化の病態(図3)
動脈硬化は、動脈血管の内皮障害、脂質沈着、マクロファージ浸潤、プラーク形成を経て進行し、最終的にプラーク破綻による血栓形成を引き起こす。とりわけ、脂質性プラークは不安定型であり、急性心筋梗塞の原因となる[3]。動脈硬化は一般的に高齢になるほど進行するためプラーク形成も増加し、高齢者で心筋梗塞は増加してくる。しかし、若い時から高血圧や脂質異常、糖尿病などのリスクが管理されていないような人では30-40歳台でも心筋梗塞に進展する人はいる。近年の画像診断技術の発展により、冠動脈CTや頸動脈エコーによる非侵襲的評価が進み、早期診断・予防への応用が進んでいる。
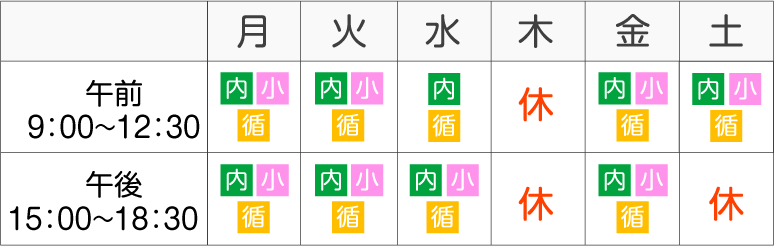
心血管系疾患を起こしやすい疾患と生活習慣
三大危険因子と言われるのが糖尿病、高血圧、脂質異常症である。これは生活習慣病といわれており、悪い生活習慣が引き金になって起こることの多い疾病であり、その改善のためにも生活習慣の改善が必要である。生活習慣を改善させてもデータがよくならなければ診療機関を受診して薬物療法が開始されることが多い。ところが医療機関でコントロールが良好であってもコントロール不良の場合と比べて心臓・血管のイベントを40-50%減らせるにすぎないといわれている。こうした考え方を残余リスクという。
生活習慣と関連したリスク因子としては、①喫煙 ②肥満 ③食生活や運動不足 ④高齢 ⑤ストレスの多い生活 ⑥遺伝的素因を持つ家系 があげられる。喫煙は血管収縮を起こしたり、炎症により動脈硬化が促進されたりする。喫煙者の冠動脈CTを見ると、しばしば年齢不相応の強い石灰化が見られる。肥満や運動不足は内臓脂肪の増加に伴い、高インスリン血症を生じ、耐糖能の低下をもたらして糖尿病が悪化したり高血圧を惹起したりする。これらはリスクをさらに上乗せする。
疫学的背景と性差(図4)
MDVの大規模データベースによると、心筋梗塞および脳梗塞の発症は男性優位であり、70歳台までの罹患率は女性よりはるかに高いことが報告されている[4]。女性はエストロゲンによる血管保護効果の影響で、動脈硬化の進行が遅れる傾向があるが、閉経後はリスクが急増する[5]。
基本的に心血管病の発症はリスクの積み重ねによっておこり、血液検査データで急にコレステロール値が増加したり、血圧が上がったりしてもそれ以前のデータが正常であればすぐに血管の病気が起こるわけではない。逆に長い間リスクにさらされてしまった血管は急に薬物療法などで検査値を正常化しても発症を抑えられないこともある。残余リスクにはそうした長い期間リスクに暴露された不可逆的な結果が関与している可能性が高い。つまり、若いうちから早めにリスクや疾患を発見して早期に対策を始めることが重要で、まずは薬物療法に頼ることなく生活習慣の改善を試みることを勧める。

虚血性心疾患と脳血管障害の死亡率は年々低下している(図5)
JPALD 日本生活習慣病予防協会ホームページに掲載されたデータをみると、https://seikatsusyukanbyo.com/statistics/2023/010715.php )、いずれの疾患も2010-2019年の間に死亡率は減少していることがわかる。特に脳血管障害による死亡率の減少は著しく、背景に塩分制限などによる高血圧の予防や薬物治療が関与していると思われる。心筋梗塞については急性期の救急医療が発達して早期に冠動脈の血行再建術(ステント治療など)が実施されてきたことが大きい。

一次予防と二次予防について
一次予防とはこれまで心疾患を患っていない人の予防のこと。定期的な健診で異常がわかればリスクを減らす生活指導を受けたり、予防的な治療が必要である。
二次予防とは心血管疾患の既往のある人が再発を予防すること。一度でも心血管病の既往があると2回目も起こりやすい。つまり、一次予防より厳しい基準で監視されなければならない。通常は何らかの薬物療法が必要なので、医療機関で定期的な受診が必須である。
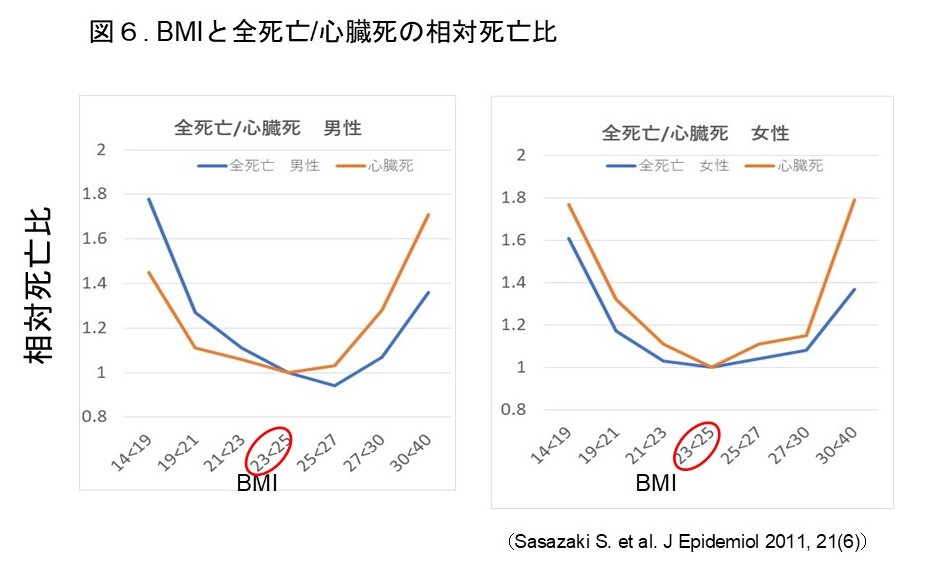
BMIと全死亡率、心臓死率との関係(図6)
BMIとはbody mass indexの略で身長と体重のバランスを数値で表したものである。体重/(身長)2 x10000で、肥満の境界域であるBMI 25は、160cmの場合64kg, 170cmの場合72kgである。このBMIと死亡率との関係を調査したデータによると、全死亡率では男性で25-27が最も死亡率が低いという結果で、心臓死については23-25が最も低かった。女性では23-25が全死亡、心臓死率ともに最も低い結果である。グラフをみると、BMI<19,BMI>30ではいずれも全死亡率、心臓死率がともに増加する傾向にあり、太りすぎても痩せすぎてもいけないというエビデンスが出ている。
生活習慣と予防戦略
食生活の改善
食習慣の改善は心血管疾患の一次予防および二次予防において中核的役割を果たす。1日3食規則正しく食べ、特に朝食の摂取は代謝バランスの維持と関連しており、これを欠くと過食傾向やインスリン抵抗性を招く[8]。朝食を必ず毎日摂取する生活を続けてもらいたい。地中海食は、血圧・脂質・血糖値の改善に有効であることが報告されている[9]。和食も健康食として世界的に注目されているが、干物や漬物、汁物に多くの塩分が含まれていることから、食べるときにはこれらの塩分を控えめにすることが望ましい。汁物では多くの出汁を使ったり、酢や巣立ち、柚などのエキスを加えたりするなど工夫をしてほしい。
栄養のバランスについて
肥満の方は炭水化物や糖質の摂取量に問題がないかどうかを確認すべきである。ただし、前述したようにBMIが25―27程度で検査データが正常範囲内、体重が近年増加傾向にない場合には現状を維持することで問題はない。男女とも中高年になるとこれまでの食生活そのままでは肥満傾向になることが多い。活動量にも左右されるが、若い時のような活動量が内容であれば炭水化物、糖質の制限を行った方がよい。十分なタンパク質の摂取は重要である。タンパク質は心血管病変の予防になるほか、筋力強化にもつながり、将来のフレイルの予防になる。野菜は多い方がよい。果物は血圧降下に有効なカリウムを含み、糖質過多にならない程度に摂取することが望ましい。但し、糖尿病や腎臓病がある場合にはタンパク質やカリウムの制限が必要な場合があるので、個別に医師や栄養士に指導を受けること。
適度な運動習慣
身体活動の増加は動脈硬化の進展を抑制し、インスリン感受性の向上、血圧低下、脂質改善、精神的ストレスの軽減に寄与する[10]。週150分程度の中強度の運動(例:速足歩行)は推奨されており、特に高齢者においては食生活の改善とともにフレイル予防の観点からも重要である。
禁煙と飲酒の管理
喫煙は血管内皮機能障害を誘発し、急性冠症候群や末梢動脈疾患のリスクを高める[11]。禁煙は最も効果的かつ即効性のある予防手段のひとつである。また、過度な飲酒は高血圧や心房細動のリスク因子であり、適量の管理が求められる。
ストレスと睡眠
精神的ストレスや睡眠障害も心血管イベントの独立したリスク因子であり、十分な休息と睡眠、睡眠時無呼吸症候群(SAS)の評価と治療が必要である[12]。睡眠不足は交感神経活性化や高血圧、炎症マーカーの上昇を通じて心血管系疾患のリスクを高める。
効率的な生活習慣病対策
通勤している人は、最寄りの駅まで往復速足で歩きましょう。朝食を必ず食べ、夕食は遅くならないよう、なるべく規則正しい生活をしましょう。
在宅勤務者、年金生活者は毎日、8000歩程度の散歩をし、人との交流を持つようにしましょう。特に高齢者では、家族以外の人との交流は新しい情報を得たり、自らの学びに通じることができるためボケ防止にも有効。
すべての人に共通するのは睡眠時間を確保して生活をすること。就寝時間や起床時間をある程度決めておき、週末でも平日でも同じくらいの時間に寝起きをするようにしたい。
東京都杉並区のような自然環境に恵まれた地域では、日常的なウォーキングや屋外活動を促進する取り組みが効果的である。桜の季節やその他の植物の見ごろの季節には現地に行き、観賞しながら歩けば、癒し効果、運動によるストレス解消など生活に潤いを与えてくれるので是非お勧めしたい。人との交流や趣味活動も、精神的健康と社会的結びつきを強化し、心血管リスクを低下させる。

結論
心血管疾患は複合的なリスク因子により発症し、加齢とともにそのリスクは累積する。したがって、食事、運動、禁煙、睡眠、ストレス管理といった多方面からの介入が求められる。医療機関だけでなく、個人および地域社会全体での協働による一次・二次予防の推進が、今後の健康寿命延伸に大きく貢献する。
参考文献
- 厚生労働省「令和4年人口動態統計」
- 日本循環器学会 編『循環器疾患予防ガイドライン(2022年改訂版)』
- Libby P. Inflammation in atherosclerosis. Nature. 2002; 420(6917):868–874.
- MDV Insight. https://www.mdv.co.jp/ebm/report/202503/
- Mendelsohn ME, Karas RH. The protective effects of estrogen on the cardiovascular system. NEJM. 1999;340(23):1801–11.
- Yusuf S et al. Effect of potentially modifiable risk factors associated with myocardial infarction. Lancet. 2004; 364:937–52.
- Ridker PM. Residual risk. Circulation. 2008;117(9):1120–30.
- Cahill LE et al. Skipping breakfast and risk of heart disease. Circulation. 2013;128:337–343.
- Estruch R et al. Primary prevention of cardiovascular disease with a Mediterranean diet. NEJM. 2013;368(14):1279–90.
- Kodama S et al. Cardiorespiratory fitness as a quantitative predictor of all-cause mortality and CVD events. JAMA. 2009;301(19):2024–35.
- Ambrose JA, Barua RS. The pathophysiology of cigarette smoking and cardiovascular disease. JACC. 2004;43(10):1731–7.
- Javaheri S, Redline S. Sleep, slow-wave sleep, and blood pressure. Curr Hypertens Rep. 2012;14(5):442–8.
- Shimamoto K et al. Suita Score for Japanese population: Hypertens Res. 2011;34(8):846–51.
- Smith SC et al. AHA/ACC Guidelines for Secondary Prevention. Circulation. 2006;113(19):2363–72.